 Ротавирусите са най-честите причинители на острите вирусни диарии. Те са род РНК-съдържащи вируси от семейство Reoviridae.
Ротавирусите са най-честите причинители на острите вирусни диарии. Те са род РНК-съдържащи вируси от семейство Reoviridae.
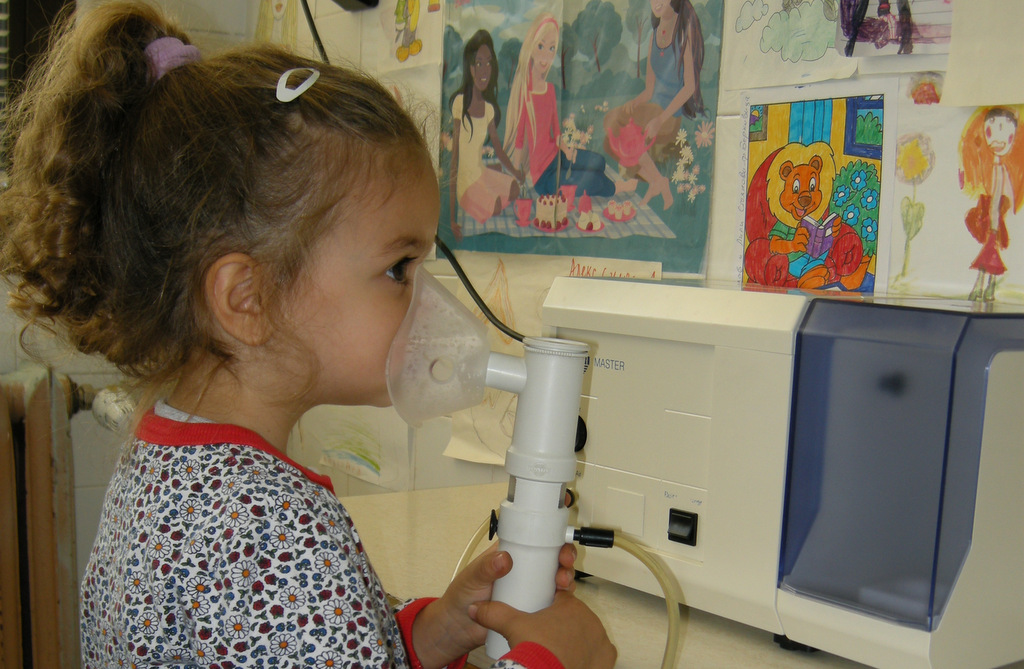
Ротавирусите поразяват до 95 % от децата до 5-годишна възраст и са причина за 50 % от чревните инфекции в детска възраст. Те са най-честата причина за повръщането и диарията, които в почти всички случаи водят до бързо обезводняване на организма. Характерен белег за ротавирусната инфекция е непрекъсната коремна болка, срещу която няма лек.
Специфичното при този вид вируси е, че хигиената, колкото и добра да е тя, не ги унищожава. Показателен факт е, че те живеят върху ръцете минимум два часа. Това прави 100 % сигурно заразяването на всеки от нас поне веднъж в живота с ротавирус. Въпрос на собствен имунитет е начинът, по който ще протече болестта и лечението й.
Поради устойчивостта на ротавирусите, първото боледуване не прави имунитет. Второто боледуване, за което причина е този вид вируси, преминава като първото. Чак след третото заболяване с този причинител се изработва имунитет. Дори и тогава преболедуване има, но то е в рамките на 24 часа. От друга страна, вирусът е силно контагиозен – при малко на брой вирусни частици в организма може да се прояви клинична картина.
Кратки епидемиологични данни:
Източник на заразата са болните и здравите заразоносители. Механизмът на предаване на заразата е фекално –орален (посредством отделяне на вирусите с изхожданията и последващо заразяване посредством поемането им през устата) и контактен– чрез замърсени ръце, играчки, повърхности, храна и вода. Възприемчиви са всички възрасти, но най-често се заразяват дeцата на 2-3-годишна възраст. Установено е, че ако детето е развило ротавирусна инфекция, в изхожданията му вирусът се отделя до 57-ия ден от заболяването.
Клинична изява:
Инкубационния (скрития) период на болестта е от 15 часа до 7 дни, най-често 1 – 3 дни. Обикновено започва с висока температура около 38 градуса,болки в корема високо горе и около пъпа. После се появяват многократни диарични изхождания до 10-15 и повече в денонощие,които са рядкокашави или воднисти, без слуз или кръв, но придружени от многократни повръщания.Сравнително бързо се стига до дехидратация (обезводняване) в рамките на 12 – 24 часа от началото на диарията.При около 30% от пациентите се появяват данни и за възпаление на горните дихателни пътища-хрема,болки в гърлото,остра суха кашлица.
Обикновено заболяването преминава за 3-4 дни.
Евентуалните усложнения на ротавирусната инфекция, освен екстремната дехидратация са: Бронхопневмония (възпаление на белия дроб), Отит (възпаление на ухото), Пиелонефрит (възпаление на бъбреците), има регистрирани случаи и на отключен диабет до 2-ия месец от заболяването др.
Най-често срещаните симптоми са повръщане, фебрилитет и диария. Обикновено първият симптом на заболяването е повръщането, но то може да възникне едновременно с диарията или понякога след нейното начало; да бъде единствен симптом или въобще да липсва. При около 80-90% от заболелите от ротавирусен гастроентерит се наблюдава повръщане.
Диарийният синдром е основната клинична проява на вирусните гастроентерити. Изпражненията са воденисти, обилни, зловонни, пенести, жълто-зелени или с мътен бял цвят без патологични примеси (кръв, слуз) и тенезми. Интензитетът на диарията е различен: до 5 изхождания на ден при леките форми на заболяване и 6-9 или >10 при средно тежките и тежки форми. Най-висок е интензитетът на диарията при ротавирусните гастроентерити. Продължителността на диарията е 3-8 дни. При около 30% от пациентите с ротавирусно заболяване температурата е над 39 градуса.
Триадата от симптоми: повръщане, диария и фебрилитет е характерна за ротавирусните гастроентерити. Те често се съпровождат от остри катари на горните дихателни пътища. Дехидратацията и тежкият електролитен дисбаланс са най-тежките усложнения на ротавирусния гастроентерит и най-честата причина за смърт. До фатален край може да доведе и аспирацията на повърнатите маси.
Най-общите симптоми на дехидратация са: Жажда, рядко уриниране, суха кожа и лигавици, отпуснатост. При бебетата липсата на сълзи при плач; хлътналите очи, бузи, корем, фонтанела; сухата уста с напукани устни; сухите памперси, неизглаждането на кожата след щипане; удълженото капилярно напълване; състоянието на отпуснатост и сънливост указват на наличие на дехидратация. Хипотонията при децата е късен сигнал за дехидратация, предвестник на хиповолемичен шок, и отговаря на загуби на течности >10%. Тахикардията и намаленото напълване на периферните съдове са чувствителни показатели за умерено тежка дехидратация, но се интерпретират трудно, тъй като могат да варират в зависимост от степента на треската. Намалението на количеството урина е чувствителен, но неспецифичен сигнал. При малките деца количиството урина трудно се измерва, но увеличеното специфично тегло на урината винаги показва наличие на дехидратация. Според % на намаление на телесната маса се различават 3 степени на дехидратация: лека (<5%), средно тежка (5%-10%) и тежка дехидратация (>10%)[8,13].
Диагноза:
Наличието на ротавирусна инфекция винаги се предполага при всяка остра водниста диария придружена с висока температура и особено при деца (и не без основание). Стандартните лабораторни изследвания обикновено са нормални.
Сигурната диагноза се поставя посредством изолиране на вирусите от изхожданията в специални хранителни среди и (или) доказване на антитела срещу тях в кръвта,но тези изследвания се правят много рядко при масивни епидемии или други епидемиологични показания.
Лечение:
Антибиотиците не помагат. Най-доброто лечение включва борба с повръщането и адекватно оводняване на организма.
При домашното лечение на деца с остри гастроентерити с минимална или липсваща дехидратация трябва да се спазват следните важни правила:
1. Даване на повече течности и соли с цел заместване на загубите на течности и електролити и предпазване от дехидратация.
Въпреки че в домашни условия е възможно да се приготвят течности с подходяща концентрация на глюкоза и соли, могат да бъдат допуснати грешки, поради което се препоръчва да се използват стандартните търговски препарати за орална рехидратация – орални рехидратационни разтвори (ОРР). Ранното използване на ОРР е свързано с по-малко лекарски приеми, посещения на спешни центрове, хоспитализации и смъртни случаи. При пациенти без или с минимална дехидратация трябва да се осигури адекватно количество течности. Общо правило е да се дават колкото може повече течности до спиране на диарията.
2. Подходящо хранене за предпазване от недохранване.
Независимо от това, какви течности се приемат, трябва да се осигури подходящо за възрастта хранене, което не трябва да бъде намалявано по време на диарията. Храненето ускорява възстановяването на нормалните функции на червата, в това число разграждането и абсорбцията на хранителните вещества. Общо казано храната трябва да бъде същата каквато детето е получавало когато е било здраво. Кърменето трябва да продължи и то толкова често и продължително, колкото детето иска. Децата, които се хранят изкуствено трябва да приемат специални диетични храни, ако е възможно. На децата на възраст над 6 мес. освен тях могат да се дават бисквити, солети или сухар.
3. Трябва да се потърси лекарска помощ при поява на признаци на дехидратация или при други проблеми.
Ако указаните по-горе препоръки нямат нужния ефект (честотата на воднистите изхождания се увеличава, възниква повторно повръщане, жаждата нараства, детето не се храни и пие добре, температурата се покачва или състоянието на детето в продължение на три дни не се подобрява) се преминава към орална рехидрационна терапия (ОРТ). Тя се състои от две фази:
А. Рехидратационна фаза, в която се назначават вода и електролити под формата на ОРР с цел бързо (за 3-4 часа) заместване на акумулираните загуби на течности и електролити.
В. Поддържаща фаза, насочена към компенсиране на текущите загуби на течности и електролити в комбинация с адекватно диетично хранене.
При децата с лека или средно тежка дехидратация бързо трябва да се замести съществуващия дефицит на течности и електролити. Препоръчва се назначаване на 50-100 mL ОРР/kg телесно тегло в продължение на 2-4 часа за компенсиране на предишните загуби на течности и електролити с допълнително приемане на ОРР за заместване на текущите загуби. За да се определи обемът на ОРР (в mL), необходим за рехидратация, трябва да се знае теглото на детето, което се умножава по 75. Ако теглото на детето не е известно, приблизителното количество ОРР, което е необходимо за рехидратация, се изчислява в зависимост от възрастта на детето. Точният обем на ОРР зависи от степента на дехидратация. Децата с по-изявени признаци на дехидратация или тези, които продължават да имат чести воднисти изхождания, се нуждаят от по-голямо количество ОРР. Ако детето желае повече течности от количеството, което е изчислено, то може да ги получи.
Бързата рехидратация трябва да е последвана от бързо захранване с цел възвръщане на пациента към подходящата за възрастта диета без ограничения, включително и към твърда храна. Кърменето при естествено хранените кърмачета трябва да продължи през цялото време, даже по време на рехидратационната фаза. При изкуствено хранените бебета след завършване на бързата рехидратация се възобновява приемът на млечна храна. Препоръчват се специални диетични храни: Humana HN, Milupa HN25, Al 110.
При наличие на тежка дехидратация се провежда интравенозна рехидратация в болнично заведение с цел бързо възстановяване обема на кръвта и корекция на хиповолемичния шок.
При вирусните гастроентерити антибиотиците не са ефикасни и не следва да се използват. Антиеметици и антиперисталтични средства не се препоръчват при бебетата и малките деца. От антидиарийните препарати ефективен при воднисти диарии е енкефалиназния инхибитор рацекадотрил (Hydrasec), прилаган в доза 1.5 мг/кг/доза три пъти дневно. Пробиотици като Lactobacillus casei GG и Saccharomyces boulardii подобряват баланса в чревната микрофлора и могат да намалят тежестта и продъжителността на диарията, но като цяло са недостатъчно ефективни.
Протичане:
В Европа хоспитализациите поради ротавирусни инфекции са над 87 хиляди годишно, което е свързано със сериозни разходи за лечение. Заболяването се разпространява в еднаква степен и в развитите, и в развиващите се страни, защото ротавирусът е много устойчив.
Наблюденията показват, че за около два месеца след излекуване на детето може да се резвие и вторичен лактазен дефицит, тъй като се подтиска ензима лактаза, от който зависят силните колики. Това изисква спазването на безлактозна диета с постепенно връщане към нормалното мляко, за да не се развие непоносимост към белтъка на кравето мляко. За децата на кърма, безлактозната диета се спазва от майката. Наблюденията показват, че кърмените деца се възстановяват по-бързо от тези, които се хранят с адаптирано мляко.
Често се наблюдава като последствие съчетаването на лактазния дефицит с глутенова непоносимост, което подлага на изпитание и лекари, и родители при определяне на хранителния режим на децата с такава диагноза.
Най-често прилагано в такива случаи е диетичното лечение. Минимум три месеца са необходими за възстановяване на ензимната функция и захранването отново с млечни продукти на преболедувалото дете. Трябва да се знае, че лактазния дефицит не е алергия към млякото, а непоносимост на организма към него.
Целият този процес – от заразяването с ротавирус до възстановяването чрез диета води до снижаване на локалния храносмилателен имунитет. В резултат децата стават по-възприемчивикъм инфекции и започват често да боледуват. Това е и една от основните причини при наблюдаван висок брой на чревно-вирусни инфекции през лятото да има и много болни деца през есента. Един от рисковите фактори с най-висок процент заболеваемост от ротавируси е плажуването и къпането в морето.
Профилактика – Ваксинацията до 6-ия месец от раждането предпазва от ротавирусите!
 Ротавирусна ваксина е включена в задължителните имунизации на САЩ, Канада, Австралия, страните от Латинска Америка и редица Европейски държави, сред които Австрия, Белгия, Латвия, Люксембург, Финландия, Германия.
Ротавирусна ваксина е включена в задължителните имунизации на САЩ, Канада, Австралия, страните от Латинска Америка и редица Европейски държави, сред които Австрия, Белгия, Латвия, Люксембург, Финландия, Германия.
По препоръка на Световната здравна организация от 01.01.2010г. имунизацията срещу ротавирусите е включена от нашето Министерство на здравеопазването в списъка на препоръчителните имунизации. Всички родители, които желаят да предпазят децата си от тези вируси, могат да дадат ваксината чрез личния си лекар.
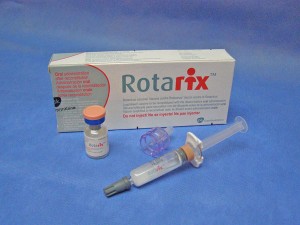
Продуктът, който се предлага на нашия пазар – Rotarix (Ротарикс), е с цена около 140 лева за едната доза. Ваксината се приема през устата в две дози между 6-тата седмица и най-късно до 6-ия месец след раждането на детето. Втората доза се дава месец след първата. Двете дози имитират двете преболедувания на ротавирусните инфекции, след които организма си създава имунитет срещу тях.
Приемът на Ротарикс може да съвпадне със задължителните ваксинации за ДТК, полиомиелит, хемофилус инфлуенце тип В и пневмокок и така курсът на ваксинация може да бъде завършен на 3-месечна възраст, за да се осигури ранна защита срещу ротавирусен гастроентерит.
Ефикасността и безопасността на Rotarix е проучена в най-голямото клинично проучване на детска ваксина досега в света, в което участват над 100 000 бебета.
Важно!!! Кои деца не се ваксинират:
В категорията на неподлежащите на ваксинация срещу ротавирусите деца са тези, които са с вродени чревни инфекции. Препоръчително е преди имунизация на всяко дете да се направи микробиологично изследване на фекалии, за да е сигурно, че то не страда от чревна инфекция, която не толерира ваксинирането. Наличието на клепсиела, например, е достатъчна причина да не се прави имунизация срещу ротавируса. Причината е, че ваксината може да предизвика разболяване, в резултат на което да се стигне до усложнения.